Menisco rotto: sintomi, diagnosi e terapie
Cos’è il menisco
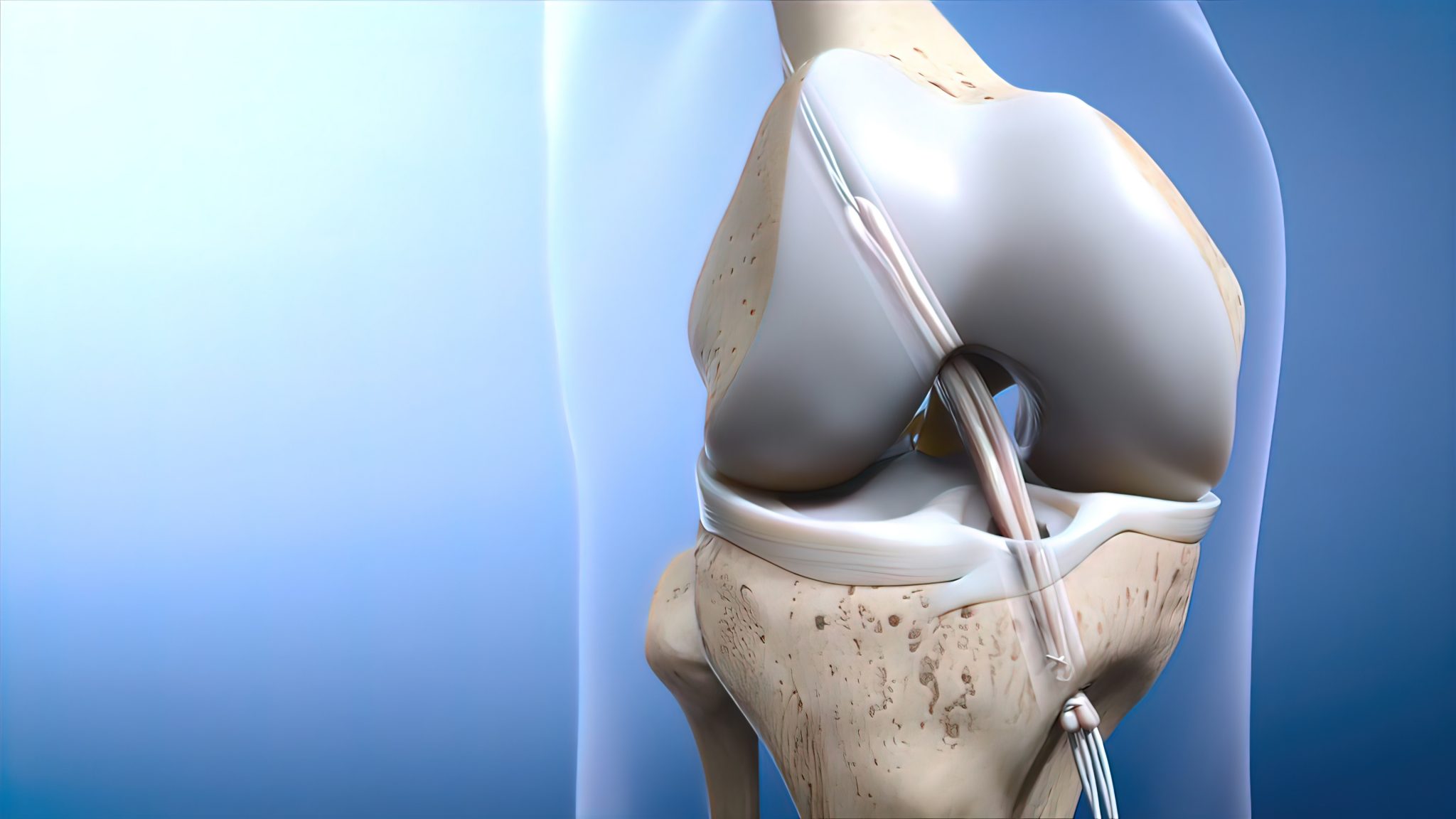
Il menisco è una struttura fibrocartilaginea che si trova all’interno dell’articolazione del ginocchio.
Ogni ginocchio possiede due menischi:
- Menisco mediale (interno): ha una tipica forma a “C” ed è meno mobile, quindi più soggetto a lesioni.
- Menisco laterale (esterno): ha una forma più arrotondata e una maggiore mobilità, quindi è meno vulnerabile agli infortuni.
Le funzioni principali dei menischi sono:
- Assorbimento degli urti: riducono lo stress sulle ossa durante i movimenti.
- Stabilità articolare: migliorano il contatto tra femore e tibia.
- Lubrificazione dell’articolazione: aiutano a distribuire il liquido sinoviale durante il movimento
- Distribuzione del carico: evitano pressioni eccessive su una sola area.
- Propriocezione: i menischi sono dotati di “meccanocettori”, ovvero di recettori sensoriali che inviano informazioni al cervello sul movimento e sulla posizione nello spazio del ginocchio.
Perché si rompe il menisco?
Una delle cause più diffuse della rottura del menisco, soprattutto nei pazienti giovani, è un movimento rotazionale improvviso del ginocchio su cui grava in quel momento gran parte del peso corporeo (es. un cambio di direzione durante un’attività sportiva):
Nel paziente anziano, invece, il menisco può indebolirsi e diventare fragile a causa dell’invecchiamento. Quindi, una serie di micro lesioni cumulative dovute all’usura possono portare alla lesionedel menisco anche con movimenti minimi come inginocchiarsi o salire le scale. Anche l’artrosi del ginocchio riveste un ruolo importante nella degenerazione dei tessuti meniscali, fino a causarne un riassorbimento pressochè completo nei casi più gravi.
Altre cause di lesione del meniscopossono derivare da un malallineamento congenito o acquisito dell’articolazione: ad esempio un ginocchio varo o valgo può creare un sovraccarico sul menisco aumentando il rischio di lesioni. Similmente, alterazioni strutturali congenite del menisco come ad esempio nella forma “discoide”, risultano essere più soggette a lesioni per via della minor efficacia meccanica durante il movimento.
In quanti modi si può rompere il menisco?
A seconda delle cause sopraelencate, il menisco può rompersi in vari modi. Le lesionisi distinguono, generalmente, in base alla forma, localizzazione e gravità.
Lesione longitudinale:
- Si sviluppa sulla lunghezza del menisco, parallelamente alla sua curvatura
- Può progredire in una rottura cosiddetta “a manico di secchio” in cui una parte del menisco si stacca e si sposta all’interno dell’articolazione, causando il blocco del ginocchio.
Lesione radiale:
- Parte dal bordo interno del menisco e si estende verso l’esterno
- È tipica della zona centrale del menisco che ha una scarsa vascolarizzazione e una guarigione piuttosto difficile.
Rolesionettura obliqua o “a becco di pappagallo”:
- Ha una forma tipicamente angolare, spesso dovuta a traumi causati da brusche rotazioni del ginocchio
- Può creare frammenti mobili che irritano l’articolazione e causano dolore.
Lesione orizzontale:
- Si sviluppa parallelamente alla superficie del menisco dividendolo in uno strato superiore e uno inferiore
- È spesso associata a degenerazione, quindi più comune nei pazienti anziani.
Lesione a flap:
- Si verifica quando una parte del menisco si stacca e crea un “lembo” instabile che può muoversi liberamente nell’articolazione
- Spesso causa sintomi dolorosi come il blocco articolare del ginocchio durante il movimento di flesso-estensione.
Menisco rotto: dove fa male?
I sintomi della rottura meniscale, soprattutto nel paziente giovane, sono spesso di natura meccanica, cioè peggiorano con determinati movimenti come:
- Torsioni
- Flessioni
- Estensioni
Altri sintomi che possono manifestarsi, nel paziente anziano con degenerazione meniscale sono:
- Gonfiore
- Rigidità
- Blocco articolare
- Instabilità
Gli esami diagnostici per la rottura del menisco
Per capire se il menisco è rotto si usa una combinazione di esami clinici, test manuali e tecniche di imaging.
La Risonanza Magnetica è l’esame di riferimento per identificare la rottura e le lesioni del menisco perché ne mostra dettagliatamente la struttura localizzando la lesionee valutandone l’estensione e la gravità. Inoltre è indispensabile per rilevare lesioni associate come danni ai legamenti o condropatie.
La Radiografia non evidenzia direttamente il menisco in quanto tessuto, ma può essere utile per escludere condizioni concomitanti come la gonartrosi.
I test manuali sono utilizzati dal medico ortopedico durante la visita per valutare la presenza e l’entità di una lesione del menisco. I più comuni sono:
- Test di McMurray
- Test di Appley
- Joint Line Tenderness
- Test di Thessaly
- Bounce Home Test
Il menisco lesionato è sempre da operare?
Quando è necessario l’intervento al menisco e cosa succede se non si opera
Il menisco lesionato non è sempre da operare. La decisione dipende da diversi fattori che coinvolgono il tipo di lesione, la gravità, l’età del paziente e la presenza di sintomi. In molti casi può essere sufficiente il trattamento conservativo.
Quando NON operare:
- Lesioni piccole o asintomatiche che non causano dolore significativo, gonfiore o limitazione nei movimenti
- Lesioni degenerative tipiche dei pazienti anziani, spesso legate all’artrosi
- Se il paziente risponde bene alla terapia conservativa
Quando si DEVE operare il menisco rotto:
- In presenza di lesioni sintomatiche con dolore persistente, blocco articolare, gonfiore o instabilità del ginocchio
- Se i sintomi interferiscono con l’attività fisica o lavorativa del paziente
- Quando il menisco lesionato contribuisce all’instabilità del ginocchio
- In caso di lesioni legamentose associate che provocano un’instabilità del ginocchio (es. lesione associata del legamento crociato anteriore)
Cosa non fare con il menisco lesionato?
Quando si è certi di una lesione del menisco è importante evitare sport e attività ad alto impatto che possano portare a peggioramento della lesione, ad aumentare il dolore, o a provocare delle lesioni cartilaginee associate..
Gli sport da evitare con il menisco lesionato:
- Corsa su terreni irregolari
- Sport di contatto (calcio, rugby, basket, hockey)
- Salti e atterraggi (volley)
- Sport con torsioni frequenti (tennis, sci, ballo)
- Sport con sforzi esplosivi (crossfit, atletica)
Rottura del menisco: le terapie conservative
La terapia conservativa è indicata in caso di lesioni di piccola entità, degenerative o asintomatiche con lo scopo di migliorare la funzionalità e prevenire ulteriori danni al ginocchio.
Gli elementi principali sono:
- Utilizzo di farmaci anti-infiammatori (FANS)
- Crioterapia
- Riposo
- Fisioterapia
- Medicina rigenerativa con PRP
L’intervento chirurgico al menisco
Ci sono differenti tipologie di intervento chirurgico per riparare un menisco lesionato:
- Meniscectomia parziale: indicata per le lesioni nella zona non vascolarizzata, prevede la rimozione della parte danneggiata del menisco.
- Sutura meniscale: utilizzata nei pazienti giovani e per le lesioni situate nella zona vascolarizzata, prevede la sutura del menisco per favorirne la guarigione e assicurarne la stabilità.
- Trapianto di menisco: utilizzato più raramente e nei pazienti più giovani, è riservato a casi specifici in cui il menisco presenta una lesione complessa ed irreparabile per cui necessita di essere in gran parte o completamente rimosso.
Lesione del legamento crociato anteriore (LCA)
Il legamento crociato anteriore (LCA) è uno dei quattro principali legamenti del ginocchio (insieme al legamento crociato posteriore ed ai legamenti collaterali mediale e laterale).
Il LCA si trova al centro del ginocchio e collega il femore nella sua parte superiore alla tibia nella sua parte inferiore, fungendo da stabilizzatore del ginocchio.
Impedisce infatti alla tibia di scivolare in avanti rispetto al femore (il cosiddetto "cassetto anteriore") e controlla anche la rotazione della tibia rispetto al femore.
Come si lesiona il LCA e quali sono le differenti tipologie di rottura?
La lesione del legamento crociato anteriore (LCA) avviene più spesso durante un'attività sportiva con movimenti di torsione (calcio, sci, rugby...).
La lesione del LCA può anche verificarsi durante un'iperestensione o meno frequentemente un iperflessione del ginocchio.
La lesione può essere:
- TOTALE, quando si ha una rottura completa in due monconi del legamento;
- PARZIALE, quando il legamento danneggiato mantiene una sua continuità,
- ISOLATA, il che significa che il LCA è l’unica struttura del ginocchio danneggiata.
- ASSOCIATA a lesioni ai menischi, alla cartilagine o ad altri legamenti (legamento crociato posteriore, legamento collaterale interno o esterno...).
Come si manifesta e come evolve una lesione di LCA?
Quando il legamento crociato anteriore (LCA) si rompe, la tibia tenderà a muoversi in modo eccessivo rispetto al femore, specialmente durante l'attività sportiva. Dopo una rottura del LCA, tutti i quadri clinici sono possibili: un ginocchio molto gonfio con forti dolori e disabilità funzionale o, al contrario, un ginocchio poco gonfio, flessibile e privo di dolore.
In ogni caso, la sensazione che si avvertirà in seguito all’infortunio sarà quella di un ginocchio instabile, ovvero che "cede" non dando più sicurezza nei movimenti.
L’instabilità, che si manisfesta con questi piccoli movimenti della tibia rispetto al femore, aumenta il rischio di danno ai menischi ed alla cartilagine, portando a un'usura generale del ginocchio nel lungo termine.
Si è visto che dopo una rottura del LCA, tra il 60% ed il 90% dei casi si sviluppi fenomeni degenerativi artrosici al ginocchio entro 15 anni.
In rari casi (circa il 10%), il LCA può guarire, ma mai nella sua posizione anatomica originaria. Può "attaccarsi" al legamento crociato posteriore oppure al femore in una posizione più anteriore.
In questi casi, il ginocchio può recuperare una certa stabilità che consente al paziente con scarsa richiesta funzionale di evitare l'intervento chirurgico, ma tali casi rimangono minoritari e vanno valutati attentamente per scongiurare l’insorgenza di un’artrosi precoce da microinstabilità residua.
Come viene diagnosticata?
La diagnosi è innanzitutto clinica: attraverso una visita specialistica ortopedica si effettuerà un esame obiettivo del ginocchio: attraverso dei test specifici, verrà saggiata la stabilità del ginocchio nei vari piani dello spazio, verificando eventuali lesioni associate meniscali e legamentose.
A confermare la diagnosi è necessaria una risonanza magnetica del ginocchio, che mostrerà, oltre alle strutture suddette, anche lo stato della cartilagine.
Come viene trattata?
Provare a riparare il LCA rotto non dà risultati soddisfacenti, pertanto è necessario utilizzare un auto-trapianto per sostituire il LCA rotto.
Vengono utilizzati tradizionalmente due tipi di trapianto:
- i tendini del muscolo gracile e del muscolo semitendinoso, che si trovano nella parte posteriore della coscia e si inseriscono sulla zampa d’oca, nella zona antero-mediale prossimale della tibia;
- il tendine rotuleo nella parte anteriore del ginocchio.
Gli studi recentemente pubblicati nel 2016 sono chiari: non c'è superiorità di una tecnica rispetto all'altra ed entrambe le tecniche danno ottimi risultati.
In ogni caso, una volta effettuato il prelievo dei tendini, è necessario creare due tunnel nell'osso - uno nel femore e uno nella tibia - per far passare il trapianto in modo da posizionarlo nella posizione più anatomica possibile rispetto al LCA rotto. Il trapianto verrà quindi fissato nell'osso o con viti riassorbibili o con bottoni metallici che vengono applicati sulla corticale dell'osso.
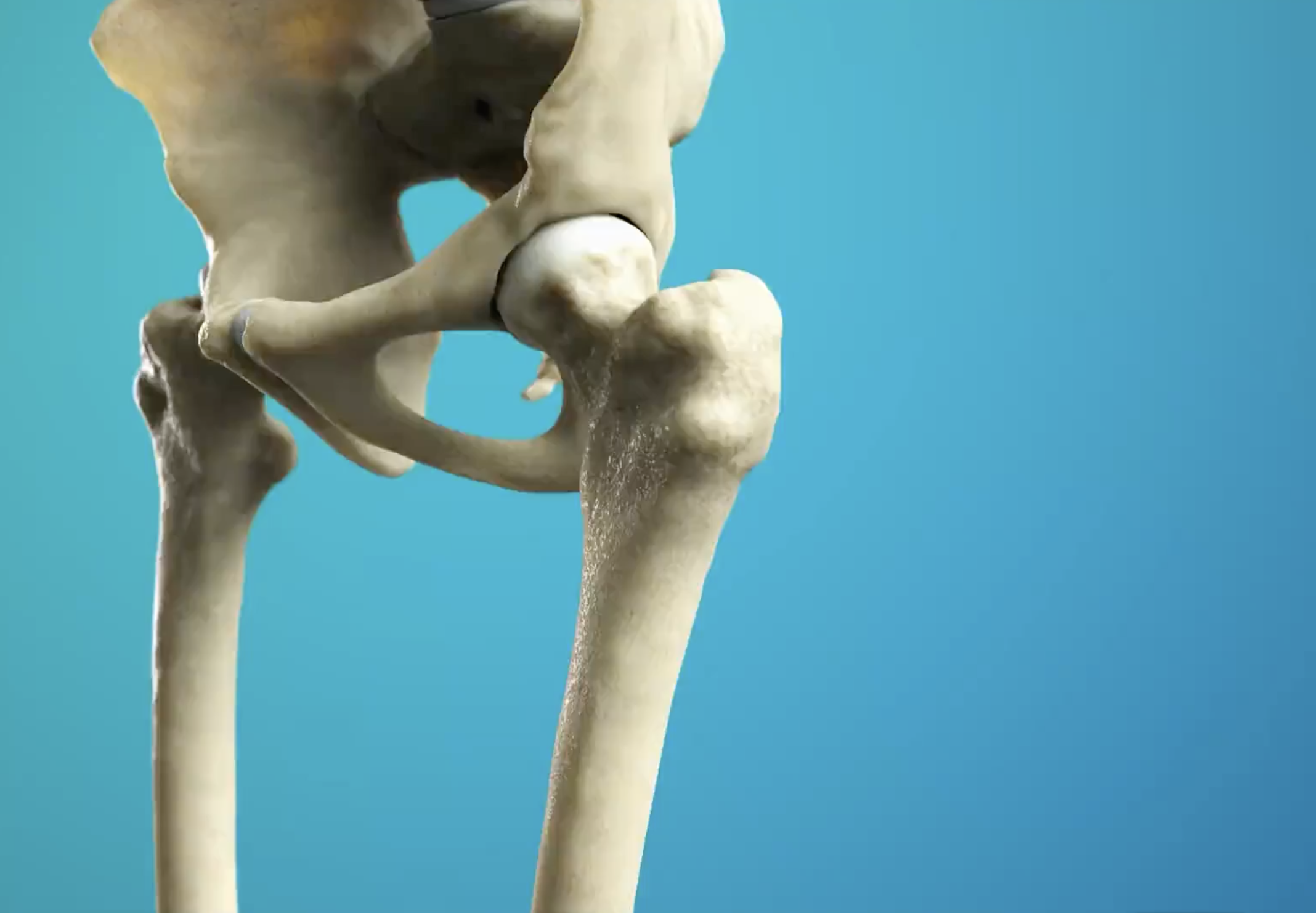
Artrosi dell'anca
Che cos'è l'artrosi dell'anca (o coxartrosi)?
Si tratta dell'usura della cartilagine che riveste la testa del femore e/o della cartilagine che ricopre la cavità cotiloidea (acetabolo) a livello del bacino.
Tale usura provoca sia dolore che una progressiva riduzione della mobilità dell'anca, poiché la testa del femore, priva della componente cartilaginea, sfrega direttamente sull'osso del bacino (l'acetabolo).
Quali sono le cause?
La coxartrosi è generalmente multifattoriale, ovvero più cause concorrono al suo sviluppo, tra cui la più importante è l'invecchiamento che provoca un ridotto turnover cellulare, ma può essere anche secondaria a fratture che coinvolgono l'anca e/o il bacino, oppure ad un'alterazione strutturale dell'articolazione, come nella displasia congenita dell'anca.
Anche il conflitto femoro-acetabolare, che colpisce in particolare giovani sportivi, se non trattato per tempo può portare allo sviluppo di coxartrosi.
Come si manifesta?
La coxartrosi provoca innanzitutto dolore, generalmente a livello inguinale e più raramente sul fianco con un irradiamento a cintura fino al gluteo, e una riduzione della mobilità, in particolare chinarsi in avanti e accavallare le gambe diventa difficoltoso e/o doloroso.
Come viene diagnosticata?
La diagnosi è innanzitutto clinica: attraverso una visita specialistica ortopedica si effettuerà un esame obiettivo dell'anca che apparirà rigida e dolente, in particolare alla flessione e alla rotazione interna.
A confermare la diagnosi è necessaria una radiografia del bacino, che mostrerà la riduzione della rima articolare e la presenza di segni artrosici secondari come osteofiti (ossificazioni secondarie) e geodi (cavità dell'osso).
In caso di artrosi in stadio iniziale, una risonanza magnetica nucleare (RMN) permette invece di verificare direttamente lo stato della cartilagine, eventuali alterazioni a livello del labbro acetabolare o diagnosticare una osteonecrosi della testa femorale (un “infarto” dell'osso che non riceve più una adeguata perfusione sanguigna).
Come viene trattata?
Innanzitutto si interviene a livello farmacologico con antidolorifici e antinfiammatori allo scopo di alleviare la sintomatologia. Contestualmente, in caso di artrosi allo stadio iniziale, la fisiokinesiterapia permette di mantenere un buon trofismo muscolare, in particolare della muscolatura glutea, e di mantenere per quanto possibile un buon range articolare.
Le infiltrazioni di acido ialuronico o di corticosteroidi sono invece meno efficaci rispetto al ginocchio e di conseguenza prescritte più raramente.
Infine, quando i trattamenti precedentemente descritti non risultano efficaci, o l'artrosi dell'anca risulta essere già in uno stadio avanzato, l'unica soluzione efficace consiste nella sostituzione protesica dell'anca.
Artrosi del ginocchio
Che cos'è l'artrosi del ginocchio (o gonartrosi)?
Si tratta dell'usura della cartilagine che riveste i condili femorali, la troclea femorale, il piatto tibiale e/o la rotula. Può manifestarsi come artrosi monocompartimentale, bicompartimentale o tricompartimentale, a seconda dell'interessamento dei vari distretti dei ginocchio (mediale, laterale e femoro-rotuleo).
Tale usura provoca sia dolore che una progressiva riduzione della mobilità del ginocchio, poiché la componente ossea del femore, della tibia e/o della rotula, prive della cartilagine, sfregano direttamente tra loro.
Quali sono le cause?
La gonartrosi è generalmente multifattoriale, ovvero più cause concorrono al suo sviluppo, tra cui la più importante è l'invecchiamento che provoca un ridotto turnover cellulare, insieme al sovrappeso e all'obesità, ma può essere anche secondaria a fratture che coinvolgono il femore distale o il piatto tibiale, oppure a importanti difetti assiali dell'arto inferiore (ginocchia vare o valghe), o ancora in seguito a lesioni meniscali o legamentose.
Come si manifesta?
Il principale sintomo della gonartrosi è il dolore, che si manifesta inizialmente durante le attività che sollecitano l'articolazione del ginocchio, come camminare o salire e scendere le scale.
Successivamente, con il progredire dell'artrosi, il dolore diventa permanente, con manifestazioni anche notturne che disturbano il riposo ed il ginocchio diviene sempre più rigido e gonfio.
Come viene diagnosticata?
La diagnosi è innanzitutto clinica: attraverso una visita specialistica ortopedica si effettuerà un esame obiettivo del ginocchio che apparirà dolente, in particolare a livello della rima articolare interessata dal processo artrosico.
A confermare la diagnosi è necessaria una radiografia del ginocchio, che mostrerà la riduzione della rima articolare e la presenza di segni artrosici secondari come osteofiti (ossificazioni secondarie) e geodi (cavità dell'osso).
In caso di artrosi in stadio iniziale, una risonanza magnetica nucleare (RMN) permette invece di verificare direttamente lo stato della cartilagine, riconoscere eventuali alterazioni dei menischi e dei legamenti, o diagnosticare una osteonecrosi del condilo femorale (un “infarto” dell'osso che non riceve più una adeguata perfusione sanguigna).
Come viene trattata?
Innanzitutto si interviene a livello farmacologico con antidolorifici e antinfiammatori allo scopo di alleviare la sintomatologia. Contestualmente, in caso di artrosi allo stadio iniziale, la fisiokinesiterapia permette di mantenere un buon trofismo muscolare, in particolare della muscolatura del quadricipite femorale, e di mantenere per quanto possibile un buon range articolare del ginocchio.
In caso di artrosi in fase iniziale o intermedia, le infiltrazioni di acido ialuronico o di corticosteroidi rappresentatno un'ulteriore opzione terapeutica di tipo consevativo che può portare benefici riducendo la sintomatologia dolorosa.
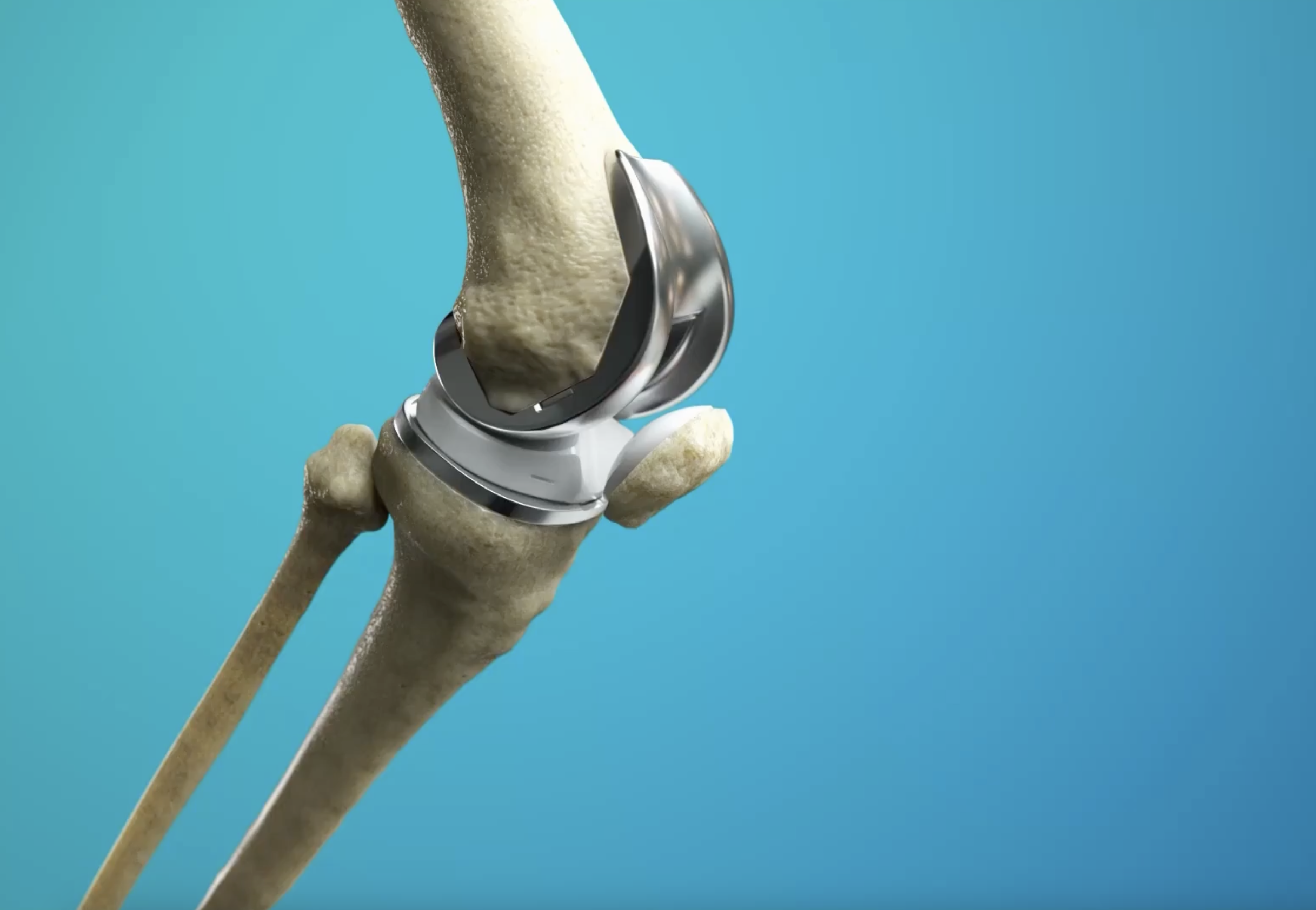
Infine, quando i trattamenti precedentemente descritti non risultano efficaci, o l'artrosi del ginocchio risulta essere già in uno stadio avanzato, l'unica soluzione efficace consiste nella sostituzione protesica del comparto del ginocchio interessato: una protesi monocompartimentale mediale o laterale, associata o meno ad una protesi femoro-rotulea, rappresenta l'impianto mininvasivo ideale per risparmiare il pivot centrale (legamenti crociati del ginocchio). Viceversa, in caso di artrosi tricompartimentale, sarà necessaria la protesizzazione totale del ginocchio, che restituisce in ogni caso un'ottima funzionalità del ginocchio risolvendo inoltre la sintomatologia dolorosa causata dall'artrosi.